|
作者:陈雁汶, 胡尧
单位:复旦大学附属华山医院检验科
尿白蛋白(albumin, Alb)是一项常规的临床检验项目, 对于监测急性和慢性肾病以及糖尿病, 尤其是1型糖尿病引起的肾脏损伤有重要的辅助诊断价值。早期肾病往往起病隐匿, 在患者血清肌酐(creatinine, Cr)还是正常的情况下就可能已经出现Alb尿, 同时其又有较高的发病率和死亡率, 因此有效的实验室检查手段显得尤为重要。大量流行病学研究表明, 尿Alb的升高会增加心血管事件发生的风险, 提示尿Alb所代表的肾脏损伤是心血管疾病的一个独立危险因子[1, 2]。然而国内外对于尿Alb的临床应用与实验室评估、检验结果的解释以及参考区间的设定还有较大争议, 所以我们查阅了相关的指南, 并对此进行了综述。
一、尿Alb的临床应用
(一)急性和慢性肾病的诊断
改善全球肾脏病预后组织(the Kidney Disease:Improving Global Outcomes, KDIGO)分别在2012和2013年颁布了急慢性肾病评估与管理临床实践指南(简称指南)[3, 4]。指南通过血清Cr、尿量、肾小球滤过率(glomerular filtration rate, GFR)及尿Alb等指标对急性和慢性肾病进行了定义与临床分期。明确指出GFR降低提示肾功能异常, 而肾脏损伤的实验室指标包括尿Alb异常、尿沉渣异常、电解质紊乱及组织病理学提示肾脏结构异常。所以, 在对急性和慢性肾病进行诊断、分期的同时需要对GFR和肾脏损伤进行评估, 而实验室诊断依据主要是基于对血清Cr和尿Alb的检测, 当然还需其他诊断性检验指标来确定肾病的病因[5, 6, 7]。指南采用CGA系统, 即病因(cause, C)、GFR(G)水平和尿Alb(A)对慢性肾病进行分期。
一个正常、年轻的成年个体每天尿Alb的排泌量为5~10 mg/d, > 30 mg/d通常就认为肾小球滤过膜有结构性损伤。尿常规试纸条Alb定性的浓度相当于300 mg/d, 而目前市售的尿Alb定量检测系统的分析灵敏度远远低于200 mg/L。急性和慢性肾病的早期往往症状较为隐匿, 但有着高发病率和死亡率。在这些患者血清Cr还处于正常水平时, 通过尿Alb检测就可以早期发现肾脏损伤。同时, 尿Alb水平还可用于急性和慢性肾病的临床分期, 指导临床采取相应的治疗措施。
糖尿病肾病起病隐匿, 尤其是1型糖尿病, 在早期阶段尿常规检查难以发现尿Alb异常。检测糖尿病患者尿Alb排泄已被公认为早期肾损伤的指标, 对预测糖尿病肾病有较大的临床实用价值。因此, 许多西方国家对于尿Alb阴性的糖尿病患者建议每年进行1次尿Alb筛查[8]。糖尿病诱发肾损伤的原因有3个:一是肾小球的损伤, 二是血液动力学的改变, 三是血液中的蛋白与高浓度的葡萄糖接触后增加了非酶糖酰化的速率, 从而引起基底膜屏障功能改变。在糖尿病患者中, 尿Alb阳性者糖尿病肾病的发病率和死亡率均明显高于尿Alb阴性者。根据尿Alb测定值不同, 对糖尿病患者应采取不同的措施。尿Alb排出率> 20 μ g/min表明已发生了糖尿病肾病, 应进行干预治疗; 对于12~20 μ g/min者应每隔3个月检测1次, < 12 μ g/min者应每年复查1次。
持续的高血压会影响靶器官, 特别是肾脏。原发性高血压诱发Alb尿的主要原因是高血压引起肾小球血流动力学的改变, 促进Alb穿过基底膜, 形成蛋白尿, 故测定尿Alb对肾脏的早期损伤有很高的临床价值。轻度高血压患者Alb尿症的发病率为12%~15%, 中度高血压患者为15%~30%, 重度高血压患者则> 50%。如未采取有效的血压控制措施, 当尿中蛋白含量超过300 mg/d时将出现大量Alb尿, 导致肾脏出现不可逆的损伤。高血压患者尿Alb与血压呈正相关。因此, 监测尿Alb是一种评估抗高血压疗效和防止肾脏损伤的有效方法。
(二)尿Alb在其他疾病中的临床应用
1.心血管疾病独立危险因子 大量的流行病学研究表明, 高水平的尿Alb排泌将增加全因死亡率, 尤其是心血管事件的死亡率[2, 9, 10]。动脉粥样硬化引发的肾血管内皮功能异常和器质性损伤是导致Alb漏出的病理生理基础。尿Alb阳性所代表的肾脏损伤是心血管疾病的独立危险因子。相对于尿Alb阴性的心血管疾病患者, 尿Alb阳性的患者有2倍的死亡风险。因此, 建议临床通过尿Alb检测来监测心血管事件高危人群, 如动脉粥样硬化患者。
2.妊娠先兆子痫 先兆子痫的发病率在糖尿病妊娠者中明显增高, 形成较高的长期发病率和死亡率。1型糖尿病患者的妊娠前Alb尿可提示先兆子痫[11]。对于无糖尿病的高危产妇, Alb尿是并发高血压强有力的预测指标。
3.癌症化疗 某些抗癌药物具有肾毒性, 致使癌症的治疗效果受到限制。在应用顺铂治疗时, Alb尿是早期肾小球损伤的标志。在使用异环磷酰胺治疗时, 也以尿蛋白排泄率进行监控[12]。因此, 应用尿Alb对肾脏早期损伤进行监测可用于化疗剂量更精确的调整。
二、尿Alb的实验室评估
GFR是反映肾功能的指标, 而尿Alb是肾脏损伤的标志物。血清Cr和尿液分析可用于临床对急性和慢性肾病的诊断与分期, 其中GFR和尿Alb是主要的评估手段, 这也是世界各国对于急性和慢性肾病的临床管理指南明确要求的。
为了避免尿液浓缩和稀释带来的干扰, 建议使用随机尿Alb/Cr比值(albumin-to-creatinine ratio, ACR)作为肾脏损伤的初筛检验指标。ACR> 30 mg/g说明肾脏有损伤, 但是任何影响Alb检测及Cr排泌的因素都会影响ACR的准确性。所以建议采用通过定时(12或24 h)尿Alb定量检测的尿Alb排泄率(albumin excretion rate, AER)这一金标准检验项目。当AER> 30 mg/24 h可以明确诊断为肾脏损伤。
对于GFR的评估, 估算肾小球滤过率(estimated glomerular filtration rate, eGFR)可用于肾功能异常的初筛。eGFR可通过2009年慢性肾脏疾病流行病学协作组(the Chronic Kidney Disease Epidemiology Collaboration, CKD-EPI)发布的公式, 用血清Cr来计算; 也可用内生性血清半胱氨酸蛋白酶抑制剂C(cystatin C, Cys C)单独或结合血清Cr来计算(eGFRCr-Cys C或eGFRCys C), 其计算公式为2012年CKD-EPI发布的公式[13]。对于eGFR结果采用直接测量肾小球滤过率(measured glomerular filtration rate, mGFR)进行确认。KDIGO对尿Alb与GFR的初筛和确认评估的要求见图1。
尿白蛋白在成人肾病诊疗中的应用
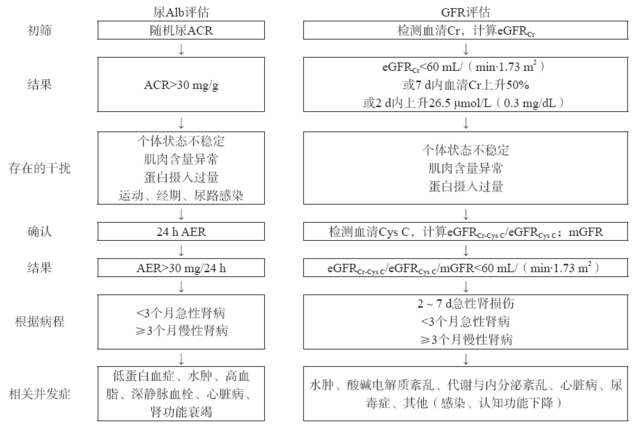 图1 KDIGO对急性和慢性肾病的实验室初筛和确认评估流程
图1 KDIGO对急性和慢性肾病的实验室初筛和确认评估流程
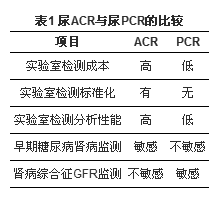
越来越多的研究表明, 尿ACR和尿总蛋白/Cr比值(protein to creatinine ratio, PCR)有很好的相关性[14, 15, 16], 同时与尿24 h总蛋白也具有良好的相关性[17]。二者均可以作为糖尿病和非糖尿病患者预估发生慢性肾病、心血管事件和死亡率的指标[18, 19]。所以很多临床医生用尿PCR来代替尿ACR。但二者在临床应用上存在差异, 见表1。就实验室检测成本而言, ACR的检测方法是免疫学方法, 其成本高于PCR的化学方法。由于总蛋白构成成分不定, 所以国际上没有总蛋白的标准物。但目前用于血清Alb检测的国际标准化参考品已获准用于尿Alb的检测[20]。所以尿Alb的分析性能高于尿总蛋白是不言而喻的[19]。对于早期糖尿病肾病的监测, ACR有优势; 而对于肾病综合征GFR的监测, PCR则较为敏感[19]。
尿白蛋白在成人肾病诊疗中的应用
三、ACR、eGFRCr和eGFRCys C的应用及结果解释
在实际应用中, ACR、eGFRCr及eGFRCys C这3个实验室指标的结果可能存在干扰, 见表2。对于急性肾损伤, eGFR的变化较GFR滞后, 也就是说当GFR下降的时候, eGFR会高估GFR。同样, 由于尿Cr排泌的减少, 当GFR下降时, ACR会高估AER。
尿白蛋白在成人肾病诊疗中的应用
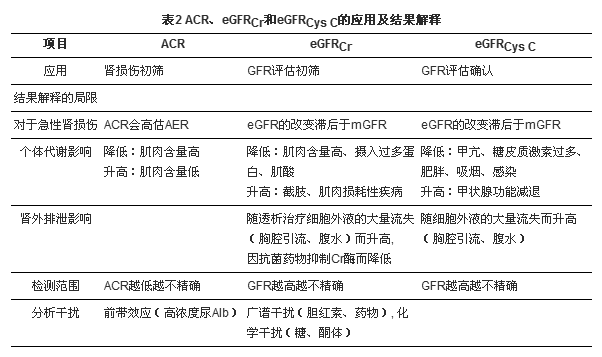
在代谢影响方面, 因人体肌肉含量、蛋白质摄入会影响Cr的代谢, 所以ACR和eGFRCr也会受到影响, 这2个指标改变的趋势是一致的。eGFRCr更多地受到肾小管分泌功能以及细胞外液减少的影响。药物(甲氧苄氨嘧啶、甲氰咪胍、非诺贝特)介导的肾小管排泌抑制将降低eGFRCr, 透析、细胞外液丢失等情况会使其升高。在检测性能方面, 由于生物学变异和分析误差, eGFR高值不精确, ACR低值不精确。
在检测干扰方面, 因ACR使用免疫学检测方法, 所以更多地受到“ 前带效应” 的影响, 而eGFRCr受到胆红素、糖、酮体、药物等物质的干扰。在女性经期或合并下尿路感染时, 因尿液中可能混有蛋白, 所以会影响ACR。
四、KDIGO对尿Alb的应用要求
DIGO对尿Alb的应用条款(1.4.4.1至 1.4.4.4)作了相应的等级要求, 分为:1水平, 代表“ 我们要求” ; 2水平, 代表“ 我们建议” 以及未分级; 同时, 对上述2个水平又分为A、B、C、D 4级, 代表可信度, 即高、中、低与极低。
(一)总则
随机尿样本适用于初筛实验, 对于怀疑单次检测或随机尿样本检测结果不够准确时, 建议随机尿样本复检或用定时尿样本进行确认试验。
(二)初筛
1.对临床医师的要求 (1)推荐使用晨尿样本(2B); (2)对尿蛋白初筛检验项目的选择依次建议为尿ACR、尿PCR、机读尿常规、肉眼判读尿常规(2B)。
2.对检验科实验室的要求 (1)检验科应报告尿ACR和尿PCR(1B), 而不是仅仅报告随机尿Alb和尿总蛋白浓度; (2)检验科不应再使用微量Alb这一术语(未分级)。过去AER在30~300 mg/24 h之间称为微量Alb尿, 而> 300 mg/24 h称为大量Alb尿。2012年KIDGO建议解释为尿Alb中度升高和重度升高。
(三)确认(针对临床医师的要求)
1.临床医师要清楚地知道可能影响初筛检验结果准确性的原因(未分级)。
2.对定性检验结果应尽可能采用定量方法或与Cr的比值来进行确认。
3.对随机尿ACR> 30 mg/g的结果, 应采用2次晨尿样本进行复查。
4.12~24 h尿Alb或总蛋白定量确认。
5.对非Alb尿的确认检验。当高度怀疑非Alb尿时, 应进行其他尿蛋白的测定如轻链、α 1-微球蛋白和β 2-微球蛋白等(未分级)。
五、尿Alb参考区间
一个年轻成年人每天尿Alb约排泌10 mg, 相当于ACR 6.2 mg/g左右。Framingham心脏研究(Framingham Heart Study, FHS)得出的男、女ACR中位数分别为4.4和7.1 mg/g。目前, 国内多数尿Alb的参考区间上限为30 mg/24 h, ACR为30 mg/g, 95%的正常人远远低于此参考区间[21]。心脏病预后预防评估(the Heart Outcomes Prevention evaluation, HOPE)研究表明, 在糖尿病患者中, ACR> 13.9 mg/g者发展为糖尿病性肾病的风险是ACR< 1.9 mg/g者的20倍[1]。ACR> 12.9 mg/g者的死亡风险比ACR< 1.9 mg/g者高出50%[2]。这些国外的研究结果表明30 mg/24 h作为尿Alb定量的参考区间上限设置过高, 对于高危人群的监测显得不太“ 安全” 。2013年, 加拿大糖尿病协会(Canadian Diabetes Association, CDA)制定的“ 加拿大糖尿病防治临床实践指南” 中将男女随机尿ACR的参考区间上限分别定为17.7和24.8 mg/g[8]。目前国内尚无这方面的研究。
六、总结
尿Alb作为肾脏损伤的指标, 其应用于急性和慢性肾病的诊疗以及作为心血管疾病预测的一个独立危险因子越来越被临床所重视。国外研究认为对普通人群进行尿Alb筛查, 对于肾病和心血管疾病的防治是效益高于成本的。但国内还没有这方面的研究结果。到底是高危人群还是普通人群?筛查的频次又是多少?如何发挥尿Alb最大效益, 这要求临床医生和检验科工作人员清楚地知道尿Alb应用与评估的原则。
参考文献
1 MANN JF, GERSTEIN HC, YI QL, et al. Development of renal disease in people at high cardiovascular risk: results of the HOPE rand omized study[J]. J Am Soc Nephrol, 2003, 14(3): 641-647.
2 GERSTEIN HC, MANN JF, YI Q, et al. Albuminuria and risk of cardiovascular events, death, and heart failure in diabetic and nondiabetic individuals[J]. JAMA, 2001, 286(4): 421-426.
3 Kidney Disease: Improving Global Outcomes (KDIGO). KDIGO clinical practice guideline for acute kidney injury[EB/OL]. (2013-03-30)[2015-07-11]. http://www.kdigo.org/clinical_practice_guidelines/pdf/KDIGO%20AKI%20Guideline.pdf.
4 Kidney Disease: Improving Global Outcomes (KDIGO). KDIGO clinical practice guideline for the evaluation and management of chronic kidney disease[EB/OL]. (2013-03-30)[2015-07-11]. http://www.kdigo.org/home/guidelines/ckd-evaluation-management/.
5 LEVEY AS, INKER LA. Definition and staging of chronic kidney disease in adults[EB/OL]. (2014-03-26)[2015-07-11]. http://www.uptodate.com/contents/definition-and-staging-of-chronickidney-disease-in-adults.
6 LEVEY AS, CORESH J. Chronic kidney disease[J]. Lancet, 2012, 379(9811): 165-180.
7 BELLOMO R, KELLUM JA, RonCO C. Acute kidney injury[J]. Lancet, 2012, 380(9843): 756-766.
8 MCFARLANE PA. Testing for albuminuria in 2014[J]. Can J Diabetes, 2014, 38(5): 372-375.
9 ROEST M, BANGA JD, JANSSEN WM, et al. Excessive urinary albumin levels are associated with future cardiovascular mortality in postmenopausal women[J]. Circulation, 2001, 103(25): 3057-3061.
10 BORCH-JOHNSEN K, FELDT-RASMUSSEN B, STRANDGAARD S, et al. Urinary albumin excretion. An independent predictor of ischemic heart disease[J]. Arterioscler Thromb Vasc Biol, 1999, 19(8): 1992-1997.
11 MORRIS RK, RILEY RD, DOUG M, et al. Diagnostic accuracy of spot urinary protein and albumin to creatinine ratios for detection of significant proteinuria or adverse pregnancy outcome in patients with suspected pre-eclampsia: systematic review and meta-analysis[J]. BMJ, 2012, 345: e4342.
12 PEDERSEN LM, TERSLEV L, SLRENSEN PG, et al. Urinary albumin excretion and transcapillary escape rate of albumin in malignancies[J]. Med Oncol, 2000, 17(2): 117-122.
13 LEVEY AS, STEVENS LA, SCHMID CH, et al. A new equation to estimate glomerular filtration rate[J]. Ann Intern Med, 2009, 150(9): 604-612.
14 WU MT, LAM KK, LEE WC, et al. Albuminuria, proteinuria, and urinary albumin to protein ratio in chronic kidney disease[J]. J Clin Lab Anal, 2012, 26(2): 82-92.
15 FISHER H, HSU CY, VITTINGHOFF E, et al. Comparison of associations of urine protein-creatinine ratio versus albumin-creatinine ratio with complications of CKD: a cross-sectional analysis[J]. Am J Kidney Dis, 2013, 62(6): 1102-1108.
16 GUH JY. Proteinuria versus albuminuria in chronic kidney disease[J]. Nephrology(Carlton), 2010, 15(Suppl 2): 53-56.
17 National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification[J]. Am J Kidney Dis, 2002, 39(2 Suppl 1): S1-S266.
18 MCLNTYRE NJ, TAAL MW. How to measure proteinuria?[J]. Curr Opin Nephrol Hypertens, 2008, 17(6): 600-603.
19 MILLER WG, BRUNS DE, HORTIN GL, et al. Current issues in measurement and reporting of urinary albumin excretion[J]. Clin Chem, 2009, 55(1): 24-38.
20 LEVEY AS, CATTRAN D, FRIEDMAN A, et al. Proteinuria as a surrogate outcome in CKD: report of a scientific workshop sponsored by the National Kidney Foundation and the US Food and Drug Administration[J]. Am J Kidney Dis, 2009, 54(2): 205-226.
21 RUGGENENTI P, REMUZZI G. Time to aband on microalbuminuria?[J]. Kidney Int, 2006, 70(7): 1214-1222. |
 |关于我们|医维基|网站地图|Archiver|手机版|医疗之家
( 沪ICP备2023001278号-1 )
|关于我们|医维基|网站地图|Archiver|手机版|医疗之家
( 沪ICP备2023001278号-1 )